
心不全

心不全
心不全だけではないですが、患者自身が病気を理解し、適切なセルフケアができるようになることは病気の治療には欠かせません。
心不全患者の再増悪や再入院の理由の中に医学的な理由だけではなく、塩分過多や治療薬がきちんと飲めていないなど普段の生活が原因で悪化することも多いと言われています。当院ではそのような問題にも対応できるように、心不全加療に長年携わってきた経験豊富なスタッフによるサポートを提供いたします。
心不全の患者さんには高齢者や合併症を持つ患者が多いため、個々の状態や生活環境を考慮した治療計画が重要です。当院では心不全以外の疾患(糖尿病、高血圧など)の管理も統合的に行っています。
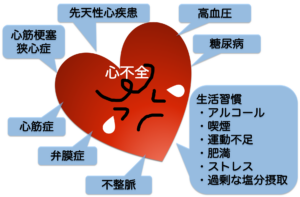
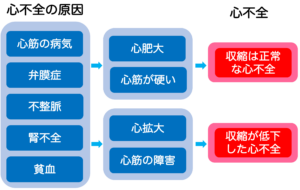
心臓は全身に血液を送り出すポンプの働きをしていますが、心筋梗塞や心臓弁膜症、不整脈など様々な心臓の病気や高血圧などによって、このポンプの働きに障害が生じ、色々な症状を引き起こしている状態を心不全といいます。心不全とは、心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気です。
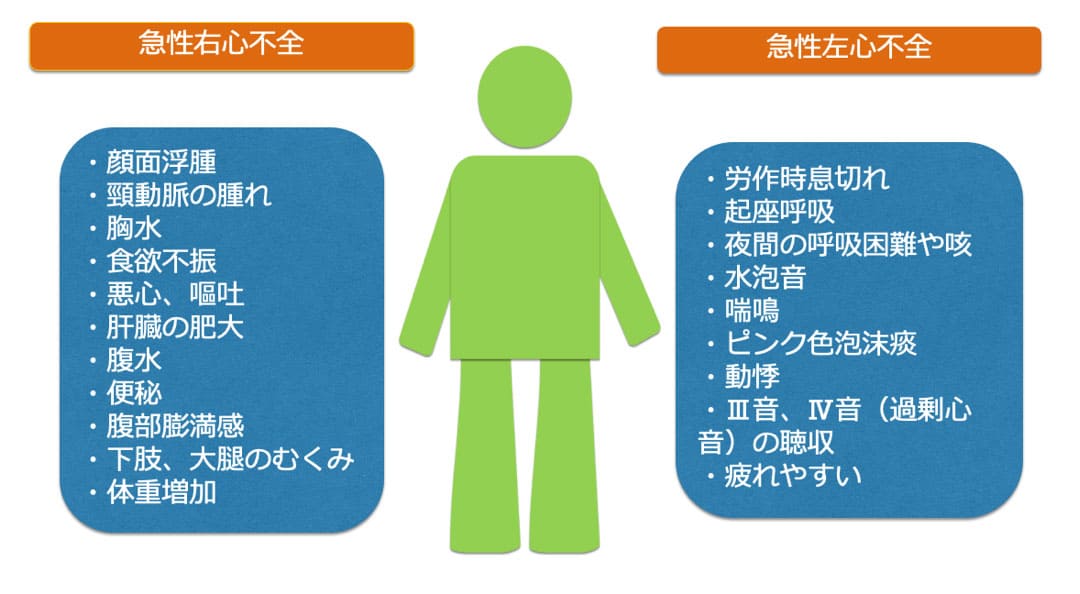
ただし、これらの症状は同時に現れることが多く、厳密に区別することは難しい場合があります。
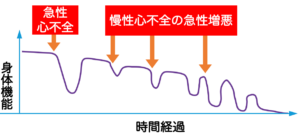
心不全には、急性心筋梗塞や過度なストレスにより、急激に心臓の働きが悪くなる「急性心不全」と心不全の状態が慢性的に続く「慢性心不全」があります。急性心不全は命に関わる危険性が高くなりますし、慢性心不全が急激に悪くなり、しばしば入院治療が必要な状態に移行することもあります。そして、入院のたびに全身状態が低下していき、進行していきます。
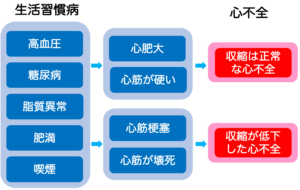
高血圧が持続すると心臓に過剰な負荷がかかり、心筋が肥大してきます。心筋が肥大すると柔軟性が低下し、収縮機能は保たれているものの、拡張機能が悪くなり循環不全を引き起こすことがあります。
糖尿病の方では、高血糖が持続することで高インスリン血症を引き起こし、インスリンの作用によって心筋の肥大が生じてきます。糖尿病性心筋症とも呼ばれますが、糖尿病の方にはかくれ心不全が多くいることが分かっています。
肥満に伴う睡眠時無呼吸症候群では、夜間の血圧上昇や胸腔内圧の変動などによって心臓に負荷がかかり、心肥大が引き起こされることがあります。
このように、一見すると心機能が正常に見えるにもかかわらず、心不全を発症する人が増えています。これらの病態は拡張不全型心不全(HFpEF: Heart Failure with Preserved Ejection Fraction)と呼ばれており、早期の予防と管理が重要です。
高齢者においては心不全を悪化させる最も一般的な原因は腎機能低下です。腎機能は加齢に伴い低下し、塩分の排泄能力が弱まります。その結果、体内に塩分が貯留し、体液の増加が引き起こされ、心不全増悪を招きます。
貧血の進行によって、心不全症状の悪化につながることがあります。貧血によって臓器への酸素供給が低下し、心臓が過剰に働く必要が生じるため、心不全症状が出現します。貧血を適切に治療し改善されれば、心不全症状も緩和されることが多いです。
心不全の診断におけるポイント
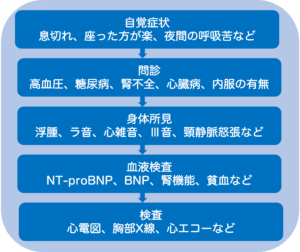
心不全の診断には、自覚症状、問診、身体所見、検査結果を総合的に評価することが重要です。
心不全の自覚症状で特徴的なのが起座呼吸という症状である。起座呼吸とは横になるよりも座った方が楽に呼吸できる状態を指します。これは座ることで心臓への血液量が減少し、肺うっ血が軽減されるためです。
心不全をきたすような疾患の有無だけでなく、食生活の確認も大切である。過剰な塩分摂取が心不全の増悪因子となるため、日常の食事内容も確認します。
心不全の患者さんに多くみられる症状は両下肢の浮腫で、静脈還流の障害や体液貯留が原因です。同時に体重も増加していることが多いです。聴診にて肺うっ血や弁膜症の有無を推察できます。
血液検査:NT-proBNPやBNPが最も診断価値が高いが、腎機能や肥満度による影響も考慮する必要があります。

正常:18 pg/mL以下
前心不全:35 pg/mL以上
心不全:100 pg/mL以上
胸部レントゲン:胸水、肺うっ血、心拡大の有無を確認します。
心エコー検査:心臓の収縮能や拡張能を評価し、心内圧の上昇が無いかを確認する。
これらの所見を総合的に判断し、心不全の診断を行っていきます。特に早期診断と治療の開始が、予後を大きく改善する鍵となります。
慢性心不全は生活習慣病(高血圧、脂質異常症、糖尿病など)との関連性が高く、高齢になるほど発症する方が増えてくる傾向があります。狭心症や心筋梗塞が原因であれば、冠動脈にステントを留置したりします。場合によって冠動脈バイパス手術が必要となります。心臓弁膜症では弁を修復したり、取り換えたりする手術が必要となります。近年、侵襲の少ないカテーテル治療で治療することも増えてきています。
心不全治療の目的は大きく分けて2つあります。1つ目は、息切れなどの症状を改善し生活の質をよくすることです。2つ目は、“予後の改善、つまり心不全が悪くなって入院することを防ぎ、長生きできるようにすることです。それぞれの目的に適した薬を使って治療する必要があります。
代表的な薬は、利尿薬や強心剤です。心不全になるとレニン・アンジオテンシン、アルドステロンなどのホルモンが多く分泌されて、体に水分とナトリウムが溜まる結果、体の中の水分が増え、息切れやむくみといった症状が現れます。利尿薬は体に溜まった水分やナトリウムを尿に出すことによって、うっ血を改善し、心不全の症状を軽くします。強心剤は心臓の収縮する働き(収縮機能)を助けて、血液を送り出すことをサポートする薬です。

左室の収縮機能の低下が原因で起きる「収縮不全」では、①従来のアンジオテンシン変換酵素(ACE)阻害薬やアンジオテンシン受容体拮抗薬(ARB)からネプリライシン(NEP)とレニン・アンジオテンシン・アルドステロン系(RAAS)を同時に阻害するARNIへの切り替えが推奨され、②SGLT2阻害薬、③アルドステロン拮抗薬、④交感神経を抑制するベータ(β)遮断薬の4つを4大治療薬として位置づけています。これらの薬剤は、大規模臨床試験によって収縮不全の患者さんの心機能や予後を改善したり、心不全の悪化を抑えたりすることが知られています。これらの薬は、心不全の症状はある無いにかかわらず、心臓の機能が低下していることが分かった段階から始めたほうがよいと考えられます。

心収縮能が保たれた心不全に対しては3大治療薬や利尿薬を使用します。

BNPとは左心室にストレスがかかった際に分泌されるホルモンです。BNP値は体液貯留の程度や心不全の重症度を反映します。
正常:18 pg/mL以下
前心不全:35 pg/mL以上
心不全:100 pg/mL以上
BNPを指標に生活習慣の改善や薬物の調整をすることで心不全の予後を大幅に改善が期待できます。
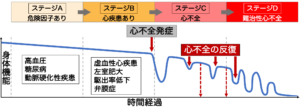
高血圧、糖尿病、冠動脈疾患、肥満などの心不全リスク因子を有するが、心不全症状や心疾患を併発していない状態です。この段階では、リスク因子の適切な管理が心不全の予防において非常に重要です。BNP値が高くならないよう、生活習慣の改善や適切な治療を受けることが心不全予防につながります。
心筋梗塞後の左室機能の低下や心肥大は認めるが、まだ心不全の症状は出現していない状態です。心疾患に対する適切な治療を行い、心不全を予防することが重要である。このステージにおいてもBNPを指標に心不全の4大治療薬を積極的に使用し、生活習慣の改善と併せて予防的アプローチを徹底することが推奨されます。
心不全症状(息切れ、むくみ)が出現している状態です。利尿薬で体液管理を行い、心不全症状をコントロールします。心不全の4大治療薬を適切に導入していくことが重要です。重症例ではデバイス治療を含めた総合的な治療が必要になります。
難治性心不全の状態を示し、通常の薬物治療では十分なコントロールが難しく、入院を繰り返す段階です。症例に応じて不整脈治療、心臓再同期療法、弁膜症カテーテル治療、外科的治療を行います。緩和ケアを組み合わせ、症状緩和と患者のQOL(生活の質)の向上を目指した個別対応が重要です。

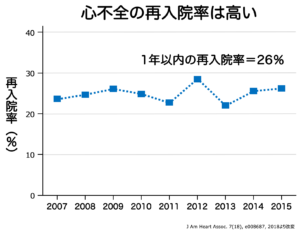
心不全で入院しても、利尿剤などの治療によって症状が改善し退院となります。しかし、心不全によって心臓はダメージを受けているため、退院時には入院前よりも心機能は低下していることが少なくありません。心不全は再入院を繰り返すことが多く、その度に心機能が更に低下していく傾向があります。そのため、心不全の悪化を防ぎ、入院を回避するための適切な管理を行うことがとても大切です。
従来の心不全治療(ACE阻害薬+β遮断薬)と比較して、4大治療薬(ARNI、SGLT2阻害薬、MRA、β遮断薬)を導入することで、心不全入院を68%減少することが可能です。
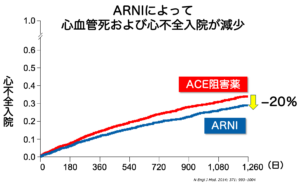
エンレストを服用することで、ナトリウム利尿ペプチドが増加し、心負荷が軽減され、心機能の改善やBNPの低下が期待できます。
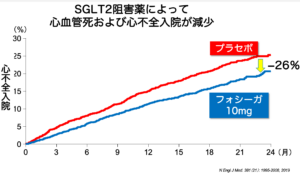
SGLT2阻害薬は血行動態に影響が少なく、導入が容易です。心保護作用や腎保護作用はとても強く、心不全入院を大幅に減らすという報告が複数あります。
利尿薬を適正に使用し、体重を維持することが非常に重要です。体重が増加した場合には、頓服の利尿薬を使用することが必要です。体重が増加しているにもかかわらず、利尿薬を服用しても尿量が乏しい場合は、直ちに医療機関を受診してください。腸管浮腫により内服薬の吸収が不十分な場合、利尿薬の静脈注射が必要になることがあります。
毎日決まった時間(例:起床後、排尿後、朝食前など)に体重を測定します。体重が増加しないように塩分摂取量(1日6g未満を目安)や水分摂取量を適切に管理します。カリウムやマグネシウムなどのミネラルに注意を払い、バランスを整えることで利尿効果を高めることができます。体重の変化を日々記録し、異常があれば早めに医療機関に相談することが、心不全の悪化を防ぐ鍵となります。
TOP