
いびき・睡眠時無呼吸(SAS・CPAP)

いびき・睡眠時無呼吸(SAS・CPAP)
「家族にいびきがうるさいと言われた」「しっかり寝たはずなのに昼間眠い」。その症状、単なる睡眠不足ではなく「睡眠時無呼吸症候群(SAS)」かもしれません。
睡眠時無呼吸症候群(SAS)は、単なる音の問題ではなく「寿命を縮める病気」です。 治療せずに放置した場合のリスクをお伝えします。
8年後の生存率: 約60%に低下
がん死亡率: 健常者の 約4.8倍
認知症リスク: 健常者の 約2.0倍
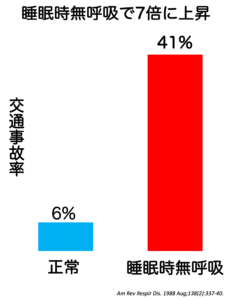
交通事故率: 健常者の 約7.0倍
将来の「がん」や「心臓発作」を防ぐため、少しでも心当たりがあれば早期検査を推奨します。
神戸市灘区のおおや内科 糖尿病・心臓クリニックでは、循環器専門医の視点から、心臓や血管を守るための睡眠時無呼吸症候群治療(CPAP治療など)に力を入れています。
まずは以下のリストでチェックしてみましょう。3つ以上当てはまる方は要注意です。
3つ以上該当する方は睡眠時無呼吸症候群のリスクがあります。早めに医療機関を受診してください。
受診の前に、ご自身のいびきの状態をアプリで確認することをお勧めしています。「いびきラボ」などで録音したデータをお持ちいただくと、診断がよりスムーズです。
睡眠時無呼吸症候群(SAS: Sleep Apnea Syndrome)は、睡眠中に何度も呼吸が止まり、体内の酸素が不足する病気です。
単に「眠い」だけの病気ではありません。
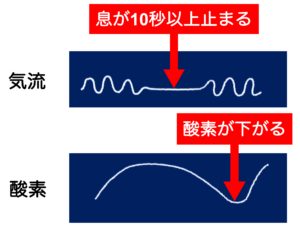
酸素不足により脳や身体がダメージを受け続けることで、重大な事故や生活習慣病につながります。
十分な睡眠がとれないため、日中の集中力が著しく低下します。以下のデータが示す通り、交通事故を起こす確率は健常者の約7倍と言われています。神戸市内での運転や、長距離運転をされる方は特に注意が必要です。
ご自身だけでなく、周囲の方を巻き込む事故を防ぐためにも、運転業務のある方は特に早期の検査が推奨されます。
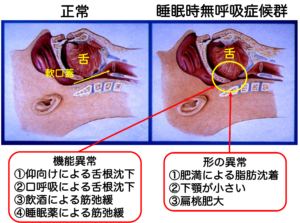
「太っている人の病気」と思われがちですが、日本人は顎(あご)が小さい骨格の人が多く、痩せている方でも発症するのが特徴です。
形の異常: 肥満による脂肪沈着、下顎が小さい(小顔の方)、扁桃腺肥大
機能異常: 加齢による筋力低下、飲酒や睡眠薬による筋肉の弛緩
睡眠中の症状は自分では気づきにくいものです。ご家族やパートナーからの指摘が発見のきっかけになります。
上記の症状に心当たりがある場合、すでに体の中で「低酸素状態」が繰り返されている可能性があります。
当院では、患者様の負担が少ない方法から段階的に検査を行います。
専用の機器をご自宅に持ち帰り、普段通り寝ている間に「いびき」「呼吸の状態」「酸素濃度」を測定します。入院の必要はありません。
指や鼻の下にセンサーをつけるだけで、痛みはありません。

簡易検査でさらに詳しい解析が必要な場合は、脳波なども測定できる精密検査(PSG)を行います。重症度を正確に判定し、最適な治療法を決定します。

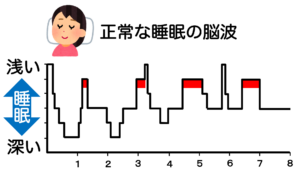
正常な脳波を見ると、「深い眠り」がしっかりとれています。
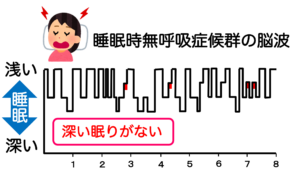
無呼吸の脳波を見ると「深い眠り」がほとんどとれていないことが分かります。これでは体の疲れが取れません。
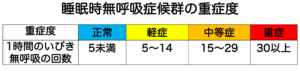
1時間あたりの無呼吸・低呼吸の回数(AHI)が5回未満が正常、5〜14回を軽症、15〜29回を中等症、30回以上が重症と判定します。
AHIが20回以上(精密検査)、または40回以上(簡易検査)の場合、保険適用でのCPAP治療の対象となります。
ここが最も重要なポイントです。睡眠時無呼吸症候群を放置すると、8年後の生存率は約60%まで低下するという衝撃的なデータがあります。
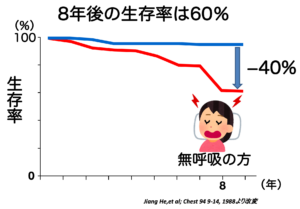
Jiang He, et al; Chest 94: 9-14, 1988より改変
なぜ、これほど死亡率が高くなるのでしょうか?
それは、無呼吸による「低酸素状態」が、心臓や血管に極度のストレスを与え続けるからです。
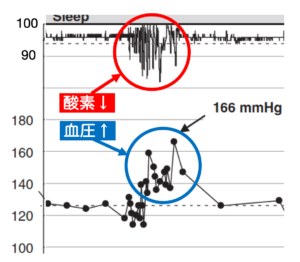
呼吸が止まると血中の酸素が減ります。すると脳は「酸素を送れ!」と指令を出し、心臓が無理やり働いて血圧を上げます。これが寝ている間ずっと繰り返されるため、血管に負担がかかります。
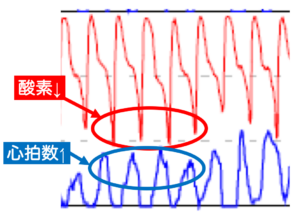
本来、睡眠中はリラックスする「副交感神経」が働くべきですが、無呼吸の苦しさで興奮状態の「交感神経」が優位になります。これにより、寝ているのに心臓が走り続けているような状態になります。
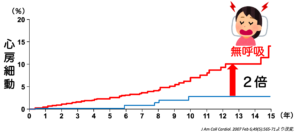
J Am Coll Cardiol. 2007 Feb 6;49(5):565-71より改変
当院が特に警鐘を鳴らしているのが、不整脈の一種である「心房細動」との関連です。睡眠時無呼吸症候群の方は、心房細動のリスクが約2倍になります。

心房細動になると心臓の中に「血栓(血の塊)」ができやすくなります。これが脳に飛ぶと、巨大な脳梗塞(心原性脳塞栓症)を引き起こします。
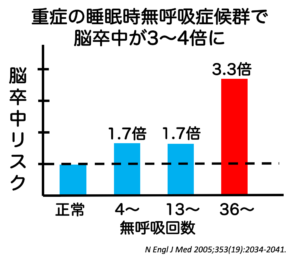
N Engl J Med 2005;353(19):2034-2041.より改変
重症の無呼吸症候群の方は脳卒中に3倍以上なりやすいという報告があります。低酸素による血圧、脈拍、不整脈への影響が一つの要因として考えられます。
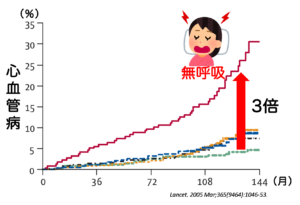
Lancet. 2005 Mar;365(9464):1046-53.
他の報告でも、重症の睡眠時無呼吸症候群の方は心筋梗塞や脳卒中などの心血管疾患に約3倍なりやすいことが示されています。
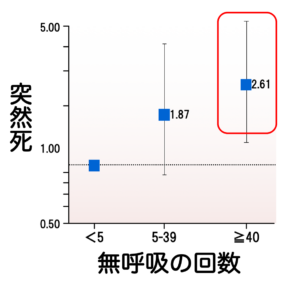
睡眠時無呼吸症候群の方は、いわゆる突然死が増加すると報告されています。夜間に繰り返される低酸素によって、交感神経が緊張することが一つの要因ではないかと考えられます。
以下のデータをご覧ください。抵抗性高血圧(薬が効きにくい高血圧)の方の約80%、心不全の方の約76%に睡眠時無呼吸症候群が見つかっています。
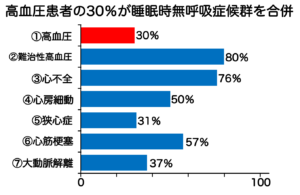
逆に言えば、睡眠時無呼吸症候群を治療(CPAP療法など)することで、血圧が下がったり、心不全の数値が良くなることが期待できます。
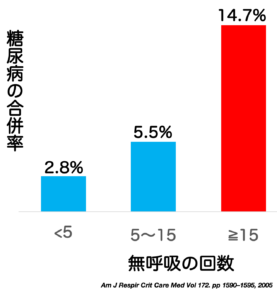
Am J Respir Crit Care Med Vol 172.pp1590-1595, 2005
睡眠時無呼吸症候群の方は糖尿病になりやすいと考えられます。睡眠の質と血糖値との関連が考えられます。
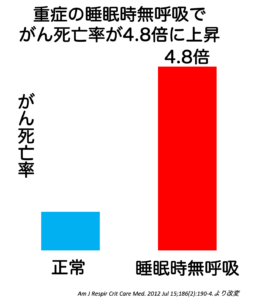
Am J Respir Crit Care Med. 2012 Jul 15;186(2):190-4.より改変
がん死亡率が4.8倍に。睡眠時無呼吸ががんを合併する機序については、交感神経の亢進や炎症や免疫異常を惹起すること、夜間の繰り返す低酸素状態が細胞を傷つけ、免疫力を低下させることが原因と考えられています。
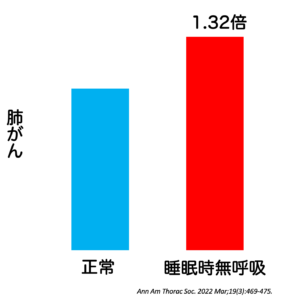
Ann Am Thorac Soc.2022 Mar;19(3):469-475.より改変
約480万人の睡眠時無呼吸症候群を5年以上追跡調査すると肺がんの合併が約30%増加していました。
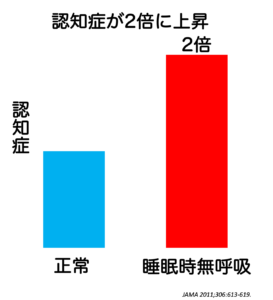
JAMA 2011; 306:613-619.より改変
睡眠時無呼吸症候群の方は認知症に2倍なりやすいと考えられます。
患者様の重症度(AHI)やライフスタイルに合わせて、最適な治療法をご提案します。
まずは検査結果(AHI:1時間あたりの無呼吸・低呼吸の回数)に基づき、治療方針を決定します。
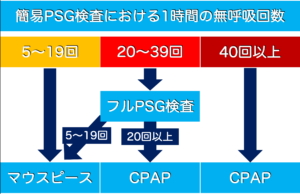
簡易検査でAHIが40回以上の場合は、即座に保険適用でのCPAP治療が可能です。 ボーダーライン(AHI 20〜39回)の場合は、さらに詳しいフルPSG検査を行い、確実な診断のもと治療法を決定します。
中等症〜重症の方に最も有効な、世界標準の治療法です。
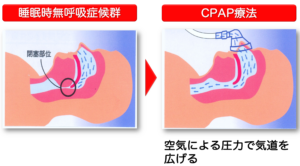
寝ている間に鼻にマスクを装着し、機械から空気を送り込んで気道を確保します。 空気の圧力(陽圧)によって、塞がっていた気道を内側から押し広げることで、無呼吸による低酸素状態を防ぎます。
即効性: 使い始めたその日から「朝のスッキリ感」を実感される方が多いです。
合併症予防: 睡眠の質を高めるだけでなく、高血圧、糖尿病、不整脈、心不全、脳卒中といった生活習慣病のリスクを低減させます。
神戸市灘区のおおや内科 糖尿病・心臓クリニックでは、循環器専門医の視点から、患者様のライフスタイルに合わせた治療をサポートします。
遠隔モニタリング(クラウド管理) クラウドシステムを導入しており、ご自宅での使用データを医師が遠隔で確認します。トラブル時も来院を待たずに迅速な対応が可能です。
専門医による全身管理 単にいびき・無呼吸を治すだけでなく、血圧や血糖値など、全身のリスク管理をトータルで行います。
きめ細やかな調整 「風が強くて苦しい」「マスクが合わない」などの違和感に対し、患者様の状態に合わせて圧設定やフィッティングの調整を行います。
軽症の方や、CPAPがどうしても合わない方に。
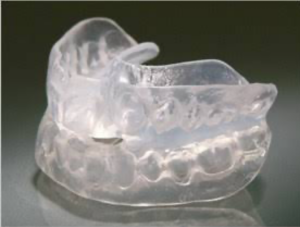
下あごを少し前方に固定することで、気道を広げる治療法です。 当院では、睡眠時無呼吸症候群の治療に精通した神戸市内の専門歯科医院への紹介状を作成し、スムーズに作成できるよう連携しています。 ※保険適用で作製可能です。
「仰向け」で寝るといびきがひどくなる方に。

仰向けで寝ると、重力で舌が喉の奥に落ち込みやすくなります。背中にクッションを背負うなどして「横向き」に寝ることで、気道の閉塞を防ぎます。軽症の方の補助的な療法として有効です。
根本的な解決には「減量」が最も効果的です。
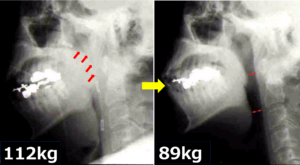
上記の写真は、減量に成功された患者様の喉のレントゲンです。 体重を落とすことで、喉の周りの脂肪(贅肉)が減り、物理的に気道が広がっているのが分かります。
減量で無呼吸回数が半減することも珍しくありません。
当院では、管理栄養士による食事指導や、GLP-1受容体作動薬などの内科的アプローチも含め、「リバウンドしない健康的な減量」をサポートします
鼻づまり(鼻閉)が原因で口呼吸になり、いびきが悪化しているケースもあります。 アレルギー性鼻炎や副鼻腔炎などが疑われる場合は、耳鼻咽喉科と連携して治療を行います。
睡眠時無呼吸症候群は、早期に治療を始めれば、劇的に睡眠の質が向上し、将来の「がん」「脳卒中」「心筋梗塞」を予防できます。
神戸市灘区のおおや内科 糖尿病・心臓クリニックへ、お気軽にご相談ください。
CPAP治療を適切に行うことで、以下の4つの改善効果が期待できます。
自覚症状の改善 いびき、無呼吸はもちろん、夜間頻尿、起床時の頭痛、日中の眠気や疲労感が解消されます。
生活習慣病の改善 高血圧、糖尿病、脂質異常症などの数値が良くなることが期待できます。
心血管疾患の予防 不整脈(心房細動)、心不全、脳梗塞、心筋梗塞などのリスクを下げます。
その他の疾患・体調の改善 認知症、がん、脂肪肝、逆流性食道炎、うつ症状、男性機能(ED)などの改善も報告されています。
CPAP療法を継続することで、以下のような検査数値の改善が報告されています。
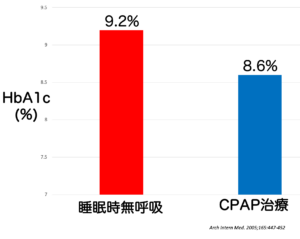
出典:Arch Intern Med. 2005;165:447-452
睡眠中の呼吸状態が安定することで、インスリン抵抗性(インスリンの効きにくさ)が改善する可能性があります。研究では、CPAP治療によってHbA1c(血糖値の指標)が低下したという報告があります。
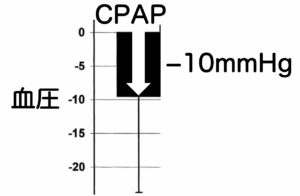
Circulation 2003; 107: 68–73
降圧薬を服用しても血圧が下がりにくい「治療抵抗性高血圧」の方において、CPAP治療により交感神経の緊張が緩和され、血圧が低下したとの報告があります。
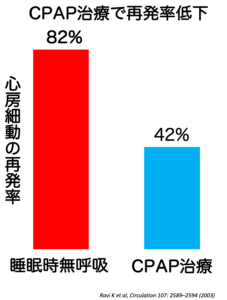
出典:Ravi K et al, Circulation 107: 2589-2594 (2003)
不整脈(心房細動)に対するカテーテル治療後、CPAP治療を併用することで、再発率が低下したという研究データがあります。適切な呼吸管理は心臓への負担軽減につながります。
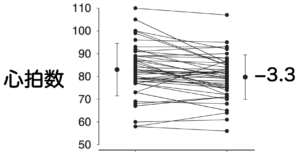
出典:Craig S, J SLEEP RES 18 (3) 329-336 (2009)
睡眠中の心拍数が安定し、心臓を休ませることにつながります。
CPAP治療は、全身の様々な不調を改善させる可能性があります。
このように、CPAP治療は単なる「いびき対策」ではなく、健康を守るための積極的な治療です。 健康診断で血糖値や血圧、心電図の異常を指摘された方は、ぜひ一度ご相談ください。
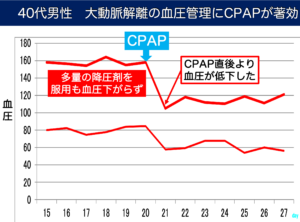
多種類の降圧剤を服用しても血圧コントロールが困難であった患者様です。 検査にて重度の睡眠時無呼吸症候群と診断され、CPAP治療を開始しました。導入後、血圧の数値が安定傾向となり、経過良好にて退院されました。無呼吸の改善が血圧管理に寄与したと考えられます。
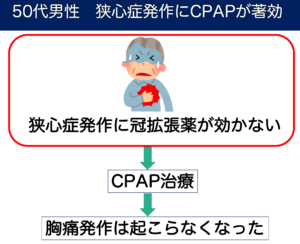
冠拡張薬を使用しても胸痛発作が頻発していた患者様です。 睡眠時無呼吸症候群に対するCPAP治療を開始したところ、胸痛発作の頻度が著しく減少しました。睡眠中の酸素不足による心臓への負荷が軽減されたことが一因と考えられます。
【CPAP治療について】
当院では、患者様がスムーズに治療を開始できるようサポートします。
マスクのフィッティング:空気漏れがないよう、お顔に合ったサイズを選びます。
設定の調整:オートモードや圧力設定を、患者様の呼吸に合わせて調整します。
データの確認:1ヶ月後に外来にて、無呼吸回数や使用時間を確認し、さらなる最適化を行います。
継続のためには装着感が重要です。当院では複数のタイプをご用意しています。
視界が良いタイプ、鼻の穴に直接送るタイプ、口呼吸の方用のフルフェイスなど、最適なものを選定します。

鼻にマスクを装着し、おでこに支えをのせバンドを巻いて固定します。視界は遮られますが安定感があります。

ピロータイプのマスクで鼻の穴に直接空気を送り込みます。鼻だけの装着なので快適性が高い。

フルフェイスタイプで鼻と口を覆うマスクを装着します。口呼吸の方でも使用できます。
CPAPは効果を実感するまでに「慣れ」が必要な治療です。当院ではトラブルに対しても具体的なアドバイスを行っていますので、お気軽にご相談ください。
ほとんどの方は時間をかけて慣れていきます。 最初は短時間の使用から始め、徐々に時間を延ばしていきましょう。毎日1時間程度の使用でも予防効果はあります。圧力が強すぎる場合やマスクの形状が合っていない場合は調整が可能ですので、焦らず「自分のペース」で慣れていくことが大切です。
バンドの締めすぎや乾燥が主な原因です。 バンドは緩めに締めつつ、空気が漏れない程度に調整しましょう。乾燥による痛みの場合は、CPAP装置に加湿器を接続したり、設定温度を調整することで改善する場合が多いです。
違和感や鼻詰まりなどが原因と考えられます。 圧力が適切でない、または鼻詰まりで苦しいといった理由で、無意識に外してしまうことがあります。設定圧の調整や、鼻炎治療の併用で改善することがあります。少しの時間でも装着できれば効果はありますので、諦めずに継続しましょう。
無意識に空気を飲み込んでいる可能性があります。 枕の高さを調整して気道を確保したり、顎を引く姿勢を意識することで改善することがあります。続く場合は医師にご相談ください。
「最初の1時間」だけでも装着することを目指しましょう。 睡眠の質は「最初の1時間」で決まると言われています。食後にうたた寝をしてしまう前に、早めに寝室へ移動して装着するか、食事前にCPAPの準備を済ませておくことをお勧めします。
1日4時間以上の使用が目標です。 合併症の予防効果を最大限に得るためには、1日4時間以上(できれば6時間以上)の使用が推奨されています。しかし、短時間の使用でも一定の効果はありますので、可能な範囲で継続することが重要です。
はい、持参して継続することをお勧めします。 CPAPは国内外問わず持ち運び可能です。事前に宿泊先の電源環境(コンセントの位置など)を確認し、必要であれば延長コードを持参しましょう。海外の場合は、国に応じたプラグアダプターをご準備ください。
器のデータと自覚症状の両面から確認します。 CPAP機器には使用状況(無呼吸の回数、空気漏れなど)が記録されており、診察時に詳細なデータとしてフィードバックいたします。また、「日中の眠気がなくなった」「朝すっきり起きられる」といった自覚症状の改善も重要な指標です。
原因が解消されれば中止できる可能性があります。 減量によって喉の脂肪が減り、無呼吸が解消されればCPAPを卒業できる場合があります。ただし自己判断は危険です。CPAPを2週間ほど中止した後に検査を行い、数値の改善を確認した上で医師と相談して決定します。
健康保険が適用されます。 3割負担の方で、月額4,500円程度です。(診察料、機器レンタル料、管理料を含みます)
CPAP治療は、睡眠の質を改善するだけでなく、将来の生活習慣病リスクを管理するために重要な治療法です。
「いびきを指摘された」「血圧が高めで気になる」という方は、神戸市灘区のおおや内科 糖尿病・心臓クリニックへご相談ください。
「寝つきが悪い」「夜中に目が覚める」……。
睡眠トラブルは、単なるストレスや疲れの問題ではありません。
睡眠不足は血圧や血糖値を悪化させ、心臓病のリスクを高めます。
当院では、循環器専門医が「体の病気」としての不眠症治療を行います。
一口に「不眠症」と言っても、症状は人それぞれです。
① 入眠障害
布団に入っても30分〜1時間以上眠れない。「明日も眠れないかも」と不安になる。
② 中途覚醒
夜中に何度も目が覚めてしまい、その後なかなか眠れない。
③ 早朝覚醒
起きたい時間より2時間以上早く目が覚めてしまい、二度寝ができない。
④ 熟眠障害
睡眠時間は取れているはずなのに、ぐっすり眠った気がしない。昼間眠い。
睡眠不足は、「脳」だけでなく「体(代謝・血管)」を壊します。
睡眠が不足すると、交感神経が休まらず、ストレスホルモン(コルチゾールなど)が増加します。
血圧・心臓への影響
夜間も血圧が下がらないため、血管に負担がかかり続け、高血圧や心不全を悪化させます。
血糖・体重への影響
インスリンの効きが悪くなり、血糖値が上がります。また、食欲を増すホルモンが増え、肥満の原因になります。
当院では、睡眠を改善することで、血圧や血糖値のコントロールを良くすることを目指しています。
① 生活習慣の改善(睡眠衛生)
まずは薬を使わず、環境を整えることから始めます。
② 依存性の少ない「新しい睡眠薬」
「睡眠薬はクセになる(依存性がある)」と心配される方も多いですが、近年は自然な眠気を誘う、依存性の極めて少ない新しいタイプのお薬(オレキシン受容体拮抗薬など)が登場しています。
当院では、これらを積極的に採用し、漫然とした処方は行いません。
③ 漢方薬による体質改善
「睡眠薬には抵抗がある」「イライラして眠れない」という方には、漢方薬も効果的です。
患者様の体質(証)に合わせて、心身のバランスを整える処方を行います。
「眠ること」は「生きること」です。
睡眠は、明日への活力を養うだけでなく、あなたの心臓や血管を守る大切な時間です。
不眠の裏には、睡眠時無呼吸や生活習慣病が隠れていることもあります。
市販薬でごまかす前に、神戸市灘区・六甲道の当院までご相談ください。
TOP