2026年4月28日

睡眠時無呼吸症候群は、いびきや日中の眠気だけでなく、生活の質や健康全体に影響を及ぼす可能性がある睡眠のトラブルです。
対策が必要なのか、何から始めればよいのか、迷う方も少なくありません。
この記事では、睡眠時無呼吸症候群の基本からセルフケア、治療法、注意点などについて詳しく解説します。
具体的な対策を知りたい方、治療を迷っている方は、ぜひ参考にしてください。
神戸市で睡眠時無呼吸症候群の治療をご検討の方は、
当院までお気軽にご相談ください
睡眠時無呼吸症候群とは

睡眠時無呼吸症候群は、睡眠中に呼吸が止まる・浅くなるのを繰り返す状態です。
自覚がないまま進行することも多く、周囲からの指摘をきっかけに気づくケースも珍しくありません。
睡眠時無呼吸症候群の基本
睡眠時無呼吸症候群は、睡眠中に呼吸停止や低呼吸が繰り返される状態を指します。
主に気道が塞がることで起こる、閉塞性睡眠時無呼吸症候群が多くを占めます。
十分な酸素が体内に取り込めず、睡眠の質が低下することから、生活全体に影響する疾患です。
いびきが大きい、呼吸が止まっていると指摘された経験がある方は、睡眠時無呼吸症候群の可能性も考えられます。
睡眠時無呼吸症候群を疑ったら何科を受診する?
睡眠時無呼吸症候群が疑われる場合、内科や呼吸器内科、耳鼻咽喉科を受診するのが一般的です。
医療機関によっては、睡眠外来や睡眠専門外来を設けていることもあるため、問い合わせてみましょう。
また、高血圧や心不全などの治療を行っている場合は、循環器内科に相談して適切な検査や専門医への紹介が行われることもあります。
受診時には、いびきや無呼吸の有無、日中の眠気、起床時の頭痛など、気になる症状を具体的に伝えることが重要です。
睡眠時無呼吸症候群の検査
睡眠時無呼吸症候群の診断では、睡眠中の呼吸状態を確認する検査が行われます。
代表的なものが、自宅で実施できる簡易検査と、医療機関で行うPSG検査(終夜睡眠ポリグラフ検査)です。
簡易検査では、呼吸の回数や血中酸素濃度、いびきの有無などを測定し、睡眠中の呼吸の乱れを把握します。
より詳しい検査が必要な場合はPSG検査で脳波や心拍数、筋肉の動きなども同時に測定し、睡眠の質や呼吸障害の程度を確認します。
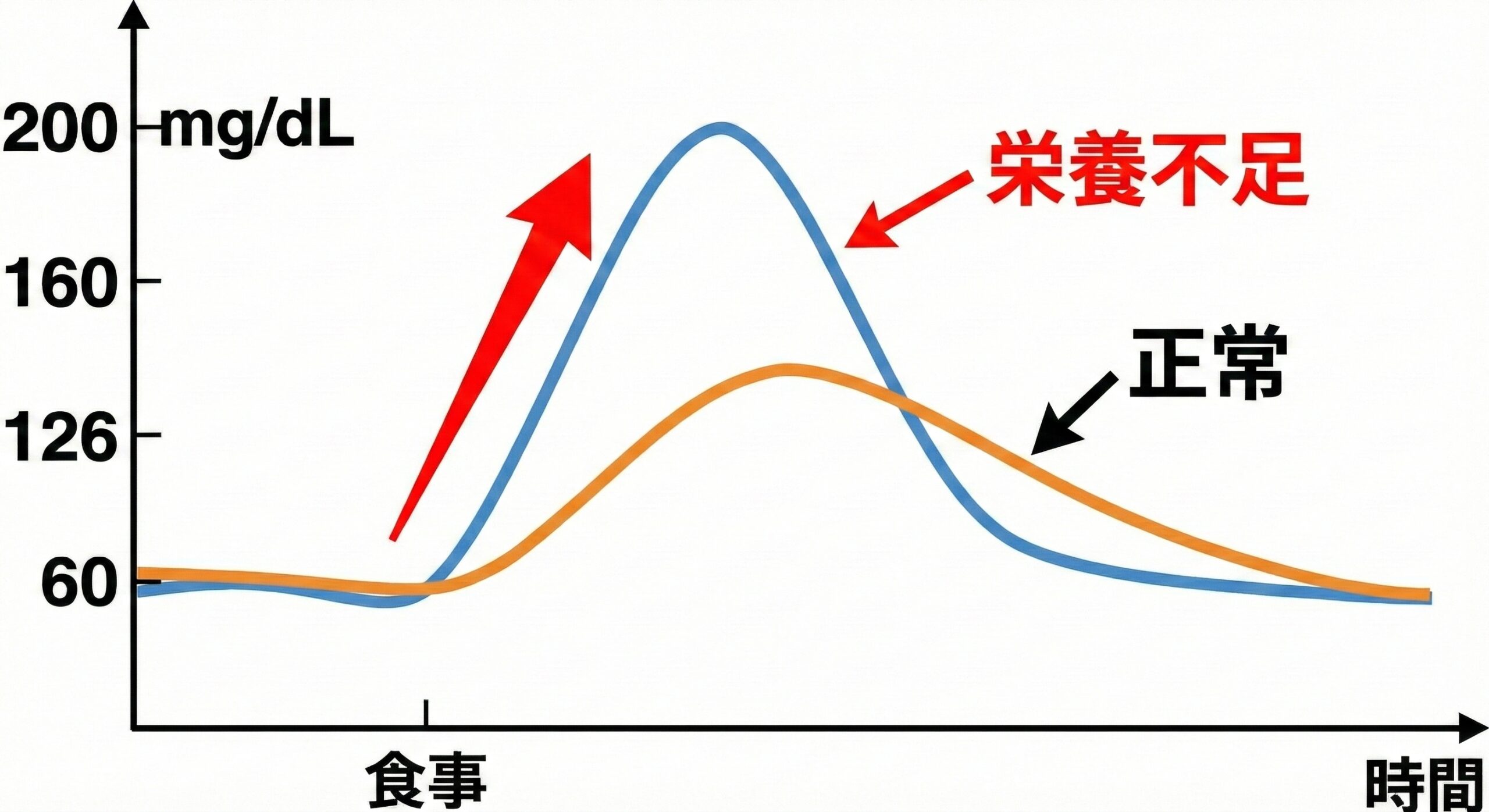
検査結果の指標として用いられるのが、AHI(無呼吸低呼吸指数)です。
AHIは、1時間あたりに起こる無呼吸と低呼吸の回数を示した数値で、重症度を判断する目安になります。
なぜ睡眠時無呼吸症候群に対策が必要?

睡眠時無呼吸症候群は、眠っている間のことだからと放置してしまう方もいますが、呼吸が安定しない状態が続くと、身体や日常生活に影響を及ぼします。
ここでは、対策が必要とされる主な理由について解説します。
睡眠中に呼吸が止まり身体に負担がかかる
睡眠時無呼吸症候群で、無呼吸や低呼吸状態が続くと、体内に取り込まれる酸素の量が不足し、無意識のうちに大きな負担を受けます。
呼吸が止まるたびに血中の酸素濃度が下がると、身体はそれを補おうとして心拍数や血圧を一時的に上昇させます。
このような変化が一晩に何度も起こるため、身体が十分に休めていない状態です。
また、覚醒反応が繰り返されることで、自律神経のバランスが崩れやすくなります。
日中の眠気や集中力低下につながるため
睡眠中の呼吸障害によって睡眠の質が低下すると、日中に強い眠気や集中力の低下が現れることがあります。
仕事や家事に支障が出るだけでなく、会話中にぼんやりする、作業ミスが増えることにもつながります。
特に、運転中や機械操作中の眠気には注意が必要です。
自覚がないまま注意力が低下し、事故につながるリスクが高まる可能性があります。
他の病気を併発するリスクがある
睡眠時無呼吸症候群を放置すると、長期的には他の病気を併発するリスクが高まることが知られています。
例えば、夜間の低酸素状態や自律神経の乱れが続くことで、血圧や血糖値のコントロールに影響が出る場合があります。
また、以下のような病気のリスクも高まるとされています。
- 高血圧
- 心血管疾患
- 糖尿病
- 脳血管障害
- がん
- 認知症
- 多血症
- 不整脈
- 感染症など
すべての方に当てはまるわけではありませんが、睡眠時無呼吸症候群が全身の健康と関係している点は理解しておきましょう。
睡眠時無呼吸症候群の対策|セルフケア

睡眠時無呼吸症候群の対策では、日常生活の中で取り組めるセルフケアも重要です。
呼吸の乱れを悪化させにくくしたり、治療効果を助けたりする目的で行われます。
体重管理で気道の圧迫を減らす
体重の増加は、睡眠時無呼吸症候群の症状に影響するため、体重管理はセルフケアの基本です。
首やのどの周囲に脂肪がつくと、気道が狭くなり、睡眠中に呼吸が不安定になりがちです。
急激な減量を目指す必要はありませんが、食事内容の見直しや、無理のない運動を継続することが大切です。
体重が少し変化するだけでも、いびきの頻度や呼吸の状態に変化を感じる方もいます。
寝る姿勢の工夫で気道を確保する
睡眠時無呼吸症候群では、仰向けで寝ることで症状が強く出る方がいます。
仰向けになると、舌やのどの周囲の組織が重力の影響を受けて落ち込み、気道が塞がりやすくなります。
効果の感じ方には個人差がありますが、横向きで寝る姿勢を意識することが、セルフケアでできる対策になります。
抱き枕を使って体を支える、背中側にクッションを置いて横向きを維持するなどの工夫をしてみましょう。
枕の高さを見直す、首やのどに負担がかかりにくい姿勢を意識するなども大切です。
飲酒や喫煙を控えて気道の緩みを防ぐ
飲酒や喫煙は、睡眠時無呼吸症候群の症状を悪化させる要因のひとつです。
アルコールには筋肉を緩める作用があり、のどや舌の筋肉が弛緩すると、気道が塞がりやすくなります。特に就寝前の寝酒は控えましょう。また、喫煙は気道の炎症やむくみを引き起こし、空気の通り道を狭くする要因になります。
のどや鼻の通りが悪くなることで、いびきや無呼吸が目立つこともあるため注意が必要です。
睡眠環境を整える
睡眠時無呼吸症候群の対策では、睡眠環境を整えることも重要です。
寝室の温度や湿度が適切でないと、呼吸がしづらくなったり、眠りが浅くなったりすることがあります。
乾燥した環境ではのどや鼻の粘膜が刺激を受けやすくなるため、加湿器の使用を検討するのもよいでしょう。
また、寝具があっていないと首や肩に負担がかかることから、枕やマットレスの見直しも睡眠の質を高める工夫のひとつです。
市販のグッズ活用
治療の代わりになるものではありませんが、市販のグッズを補助的に活用する方法もあります。
セルフケアの一環として、以下のようなものが挙げられます。
- 口呼吸防止グッズ(口閉じテープ、いびき防止マスクなど)
- 鼻腔拡張テープ、ノーズクリップ
- 簡易マウスピース(いびき対策)
- 枕・抱き枕・姿勢サポートクッション
これらは症状を一時的に和らげる目的で使われることも多いですが、効果の感じ方は人それぞれです。
改善が見られない場合や、症状が続く場合には、医療的な対策を検討してください。
神戸市で睡眠時無呼吸症候群の治療をご検討の方は、
当院までお気軽にご相談ください
睡眠時無呼吸症候群の対策|医療的治療
睡眠時無呼吸症候群の医療的治療では、睡眠中の気道の閉塞を防ぎ、無呼吸や低呼吸を繰り返さない状態を作るのが目的です。
ここでは、代表的な治療法について、それぞれの特徴を解説します。
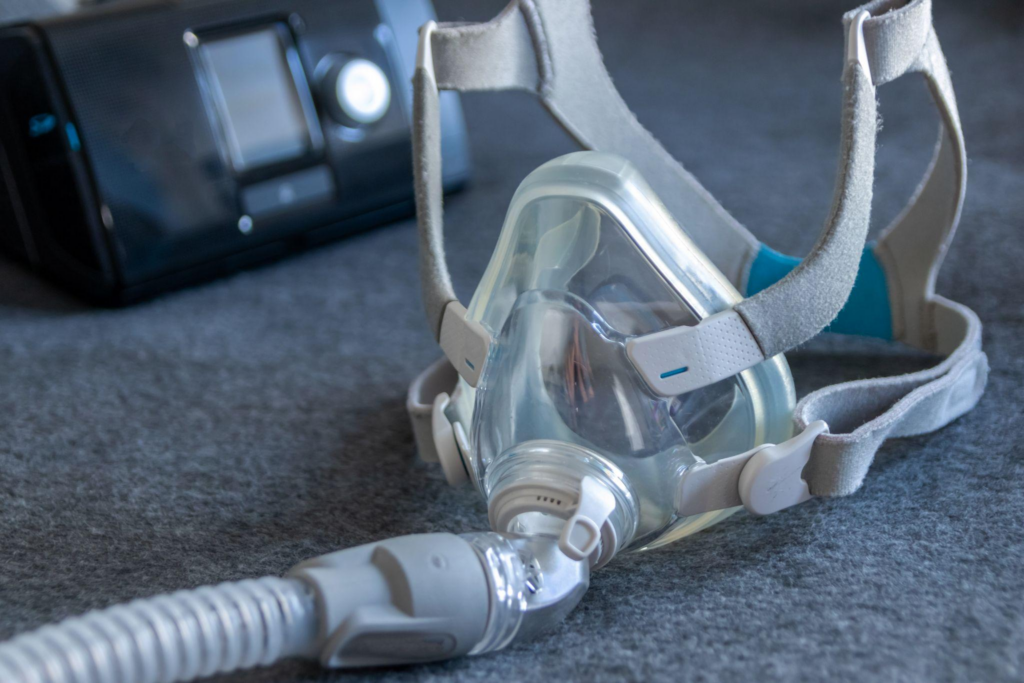
CPAP療法
CPAP療法(持続陽圧呼吸療法)は、空気の力を使って気道を内側から支える仕組みの治療です。
就寝中にマスクを装着し、一定の圧力をかけた空気を送り続けることで、のどが潰れやすい状態でも空気の通り道を確保します。
睡眠時無呼吸症候群では、眠って筋肉が緩むことで気道が塞がることがありますが、先回りで空気を送り、呼吸が止まらない環境を作るのが特徴です。
個人差はありますが、装着した初日から効果を感じ、翌朝の頭の重さや日中の眠気に変化が出る方もいます。
使用状況や呼吸データを医療機関と共有できる、遠隔モニタリングが導入されているクリニックもあります。
ただし、CPAP療法は、使っている間に効果を発揮するため、装着をやめると元の状態に戻ります。
マウスピース
主に軽症〜中等症の方や、CPAP療法が体に合わない方に用いられる治療法です。
下顎を上顎よりも少し前に出した状態で固定する専用のマウスピースを就寝時に装着します。 顎が前に出ることで舌の付け根が引き上げられ、気道が広がりやすくなります。 装置が小さく持ち運びしやすいため、出張や旅行が多い方にも適しています。
- 注意点:医療機関(内科等)で睡眠時無呼吸症候群と診断され、医師からの紹介状を持って歯科を受診することで、健康保険での作製が可能です。顎関節への負担や噛み合わせの変化に注意し、定期的な歯科での調整が必要です。
外科的治療
外科的治療は、睡眠時無呼吸症候群の原因が、扁桃腺の肥大や鼻の構造的な問題など、明確な解剖学的異常にある場合に検討されます。
扁桃腺やアデノイドの肥大が影響している場合は、扁桃腺摘出・アデノイド切除が検討されます。
また、鼻の通りに問題がある場合は、鼻腔の通気を改善する手術が選択肢になることもあります。
外科的治療は、原因部位がはっきりしているか、どの程度呼吸に影響を及ぼしているかが適応を判断するポイントです。
検査結果や症状などを踏まえ、医師と相談しながら慎重に検討することが重要です。
薬物治療(補助的役割として)
睡眠時無呼吸症候群の治療では、薬は補助的な役割です。
睡眠中に気道が塞がる現象を薬で治療するのは困難ですが、ほかの要因を改善する目的で薬が役立つ場面はあります。
例えば、アレルギー性鼻炎で鼻が詰まり、口呼吸が強くなっている場合には、薬で鼻通りを改善するケースも考えられます。
また、日中の強い眠気で生活に影響が出ている場合は、眠気そのものを抑えることを目的とした薬が処方されることもあり、症状により異なります。
CPAP療法やマウスピースで無呼吸のコントロールがされていても、日常生活に支障が出るほど眠気が残る場合に検討されます。
睡眠時無呼吸症候群の薬物治療は、単独で行われることは少なく、ほかの治療や生活習慣の調整と組み合わせて行うことがほとんどです。
睡眠時無呼吸症候群の対策の注意点

睡眠時無呼吸症候群の対策は、続け方や対策の選び方など、注意すべきポイントがあります。
自己判断で対策を中断すると、十分な効果が得られないケースもあるため、以下のことを参考にしてください。
継続することが重要
睡眠時無呼吸症候群の治療・対策は、自己判断で中断すると元の状態に戻ってしまいます。
しかし、睡眠時無呼吸症候群の対策は、毎晩継続して使用することで合併症(高血圧や心疾患など)のリスクを下げる効果が証明されています。
セルフケアによる体重管理や生活習慣の見直しは、継続により少しずつ変化が現れてくるものです。
生活習慣の工夫と医療的対策を組み合わせる
睡眠時無呼吸症候群の対策は、セルフケアと医療的治療、どちらか一方だけを選ぶものではありません。
「体重を減らす」「横向きで寝る」といったセルフケアを併用することで、CPAPの圧力を下げられたり、軽症化して治療を卒業できたりする可能性もあります。
例えば、CPAP療法を行っていても、就寝前の飲酒が多いと気道が緩み、強い圧力が必要になり、マスクの不快感が増すこともあります。
症状や重症度に合った対策を選ぶ
睡眠時無呼吸症候群の重症度は、前述したAHIをもとに判断されます。
- 軽症:5~14(体重管理、マウスピースなどが中心)
- 中等症:15~29 AHI 15~29(マウスピースやCPAP療法)
- 重症:30以上(原則としてCPAP療法)
軽症の場合は、体重管理や寝る姿勢の工夫、マウスピースなどの対策が検討されることが多いです。
中等症から重症では、CPAP療法のように、睡眠中の呼吸を安定させる対策が必要になるケースもあります。
また、症状のつらさとAHIは必ずしも一致せず、個人差が大きいことを理解しておきましょう。
対策を選ぶ際は、AHIの数値だけでなく、眠気や生活への影響も含めて総合的な判断が必要です。
定期的に振り返って変化を確認する
対策は、一度決めたら終わりなわけではなく、定期的な確認が大切です。
例えば、体重の増減があった場合、睡眠時無呼吸症候群の状態も変化することがあるため、その都度適した対策をしなければなりません。
日中の眠気の程度、起床時の体調、周囲からの指摘などを定期的に振り返ることで、対策が今の自分に合っているかを確認しましょう。
必要に応じて対策を見直していくことで、長期的な健康にもつながります。
まとめ
睡眠時無呼吸症候群の対策は、いびきや眠気を一時的に抑えることではなく、睡眠中の呼吸を安定させ、日常生活への影響を減らすことが目的です。
セルフケアは「できることから始める対策」、医療的治療は「呼吸を安定させるための対策」と、組み合わせて考えることが大切です。
医師とよく相談しながら、自分の生活や症状に適した治療・対策を行って、無理なく継続していきましょう。
おおや内科 糖尿病・心臓クリニックでは、睡眠時無呼吸症候群の専門的な診断および治療を行っております。CPAP療法の遠隔モニタリングの導入や、他科の専門医との連携体制を整え、患者様お一人おひとりの症状やライフスタイルに合わせた最適な治療をご提案いたします。
睡眠時無呼吸症候群の治療を検討している方、具体的な対策を知りたい方は、ぜひおおや内科 糖尿病・心臓クリニックへご相談ください。
神戸市で睡眠時無呼吸症候群の治療をご検討の方は、
当院までお気軽にご相談ください